
Cirurgia Bariátrica e Metabólica
Tratamento cirurgico para redução de estômago e tratamento da obesidade mórbida, além do controle da diabetes mellitus tipo 2 e a síndrome metabólica.
A Síndrome Metabólica (SM) é o conjunto de distúrbios metabólicos, os quais contemplam alto risco para o desenvolvimento de Diabetes Mellitus tipo 2 (DM2) e de doenças cardiovasculares (DCV), sendo representadas por hiperglicemia, hipertensão, hipertrigliceridemia (TG), valores diminuídos de colesterol de alta densidade (HDL-c), além da obesidade abdominal. A segurança do procedimento pode ser indicada por taxas de complicação e mortalidade, ou pela necessidade de procedimentos secundários para resolver problemas.
A eficácia pode ser medida pela perda de peso obtida em 12, 24 e 36 meses. Os resultados a longo prazo são melhores indicadores de eficácia (mais de 5 anos). Melhorias nas condições de saúde relacionados à obesidade após a cirurgia, como o diabetes tipo 2, colesterol alto, pressão arterial elevada, apneia obstrutiva do sono são também bons indicadores de eficácia. Lembrando sempre que os resultados são também dependentes e influenciados pelo comprometimento e comportamento da pessoa no pós-cirurgia. O apoio da equipe multidisciplinar (cirurgião, nutricionista, psicólogo e ou psiquiatra, educador físico, fisioterapeuta, cardiologista, endocrinologista) desempenham um papel vital para o resultado final, sucesso do tratamento. A família e amigos são importantes no incentivo e apoio.
A quantidade real de peso que um paciente perde após a cirurgia depende de vários fatores, entre eles: a idade do paciente, o peso antes da cirurgia, as condições gerais de saúde, o procedimento cirúrgico realizado, a capacidade de fazer exercícios físicos no pós-operatório, o compromisso de manter as instruções relativas a dietas e outros cuidados, a motivação do paciente e cooperação da família e amigos e como referido anteriormente, o suporte da equipe multidisciplinar.
De uma forma geral, o sucesso da cirurgia de perda de peso é definido ao atingir a perda de 50% do excesso de peso ou mais e manter este nível por pelo menos 5 anos. A maioria dos pacientes tem perda de 50% a 80% do excesso de peso (calculado pela diferença do peso máximo normal, 24,9 Kg/m² e o peso pré-operatório em Kg/m². Os dados variam de acordo com os diferentes procedimentos mencionados abaixo e pode variar de acordo com o cirurgião.
INDICAÇÕES PARA CIRURGIA BARIÁTRICA:
– Classificação atual da obesidade quanto ao IMC (índice de massa corpórea) em Kg/m²
Magreza = Abaixo de 18,9;
Normal = 19,0 a 24,9;
Sobre peso= 25,0 a 29,9;
Obesidade leve ou Grau I= 30,0 a 34,9;
Obesidade moderada ou Grau II= 35,0 e 39,9;
Obesidade severa ou Grau III= 40,0 a 49,9;
Super obesidade= 50,0 a 59,9;
Super super obesidade= acima de 60.
OS SEGUINTES CRITÉRIOS DEVEM SER OBSERVADOS:
Indivíduos com IMC igual ou maior que 35 kg/m2 até 39,9 kg/m² com comorbidades ( doenças associadas), tais como pessoas com alto risco cardiovascular, diabetes mellitus e/ou hipertensão arterial sistêmica de difícil controle, apneia do sono, doenças articulares degenerativas, calculose da vesícula biliar, hipertrigliceridemia e/ou hipercolesterolemia, refluxo gastroesofágico patológico, várias formas de depressão, dificuldades no relacionamento social ou de atividade laborativa, infertilidade ligada a obesidade e muitas outras conforme CFM( Conselho Federal de Medicina).
- Indivíduos que apresentem IMC ³40 Kg/m², com ou sem comorbidades
- Insucesso no tratamento clínico longitudinal realizado por profissional especializado (médico ou nutricionista) em associação da atividade física e suporte psicológico por no mínimo dois anos.
- Idade. Nos jovens entre 16 e 18 anos, o tratamento cirúrgico não deve ser realizado antes da consolidação das epífises de crescimento (análise da idade óssea e avaliação criteriosa do risco-benefício realizada por equipe multiprofissional com participação de dois profissionais médicos especialistas na área).Nos adultos com idade acima de 65 anos, deve ser realizada avaliação individual por equipe multiprofissional, considerando a avaliação criteriosa do risco-benefício, risco cirúrgico, presença de comorbidades, expectativa de vida e benefícios do emagrecimento;
O indivíduo e seus responsáveis devem compreender todos os aspectos do tratamento e assumirem o compromisso com o segmento pós-operatório, que deve ser mantido por tempo a ser determinado pela equipe. Compromisso consciente do paciente em participar de todas as etapas da programação, com avaliação pré-operatória rigorosa (psicológica, nutricional, clínica, cardiológica, endocrinológica, pulmonar, gastroenterológica, anestésica).
- CONTRA INDICAÇÕES RELATIVAS PARA CIRURGIA BARIÁTRICA:
A. Limitação intelectual significativa em pacientes sem suporte familiar adequado.
B. Quadro de transtorno psiquiátrico não controlado, incluindo uso de álcool ou drogas ilícitas; no entanto, quadros psiquiátricos graves sob controle não são contra indicativos obrigatórios à cirurgia;
C. Doença cardiopulmonar grave e descompensada que influenciem a relação risco-benefício;
D. Hipertensão portal, com varizes esofagogástricas; doenças imunológicas ou inflamatórias do trato digestivo superior que venham a predispor o indivíduo a sangramento digestivo ou outras condições de risco.
3.AVALIAÇÕES PRÉ-OPERATÓRIA
Avaliação pelo cirurgião, clínico ou endocrinologista, nutricionista, psicólogo, cardiologista, pneumologista e quando necessário pelo psiquiatra, angiologista, gastroenterologista e ginecologista.
Reuniões do grupo multiprofissionaL, devem enfatizar a mudança de hábitos com objetivo de informar, orientar e educar para mudanças de hábitos.
Avaliação do risco cirúrgico: Exames pré-operatórios: radiografia simples de tórax, ECG, ultrasonografia de abdomen total, esofagogastroduodenoscopia, hemograma com plaquetas, TP, KTTP, creatinina, sódio, potássio, bilirrubinatotal e frações, glicemia de jejum, TGO, TGP, GGT, ácido úrico,cálcio iônico, clorestos, ferro sérico, fosfatase alcalina, glicose em jejum, uréia, magnésio, potássio, T4, TSH, colesterol total, HDL,triglicérides, glicose pós-dextrosol,insulina, hemoglobina glicosilada,(sorologias para hepatite B, C e HIV, espirometria, ferritina, vitaminaB12, 25 (OH) vitamina D3).
4.ASSISTÊNCIA PÓS-OPERATÓRIA PERMANENTE DA EQUIPE MULTIDICIPLINAR
5-INDICAÇÕES PARA CIRURGIA PLÁSTICA REPARADORA
-Normalmente após o 18 mês de pós-operatório.
TÉCNICAS CIRÚRGICAS:
São aprovadas no Brasil modalidades diferentes de cirurgia bariátrica e metabólica (além do balão intragástrico, que não é considerado cirúrgico):
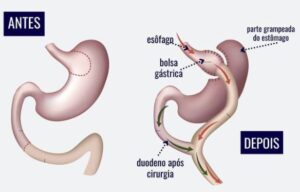 BYPASS GÁSTRICO EM Y DE ROUX (gastroplastia com desvio intestinal em “Y de Roux”)
BYPASS GÁSTRICO EM Y DE ROUX (gastroplastia com desvio intestinal em “Y de Roux”)
Estudado desde a década de 60, o Bypass gástrico é a uma das técnicas bariátricas mais praticada no Brasil, devido a sua segurança e, principalmente, sua eficácia. Procedimento com componente restritivo e discretamente disabsortivo, que consiste na criação de uma pequena câmara gástrica com capacidade de armazenamento em torno de 50 ml com reconstrução do trânsito gastrointestinal em Y de Roux. O restante do estômago e parte do intestino ficam apenas excluídos do contato com os alimentos. Esta modificação do trânsito alimentar promove o aumento de hormônios que dão saciedade e melhoram a sensibilidade à insulina (GLP 1, PYY, PP e outros) e a diminuição do hormônio da fome (Ghrelina). Essa somatória entre menor ingestão de alimentos e aumento da saciedade é o que leva ao emagrecimento, além de controlar o diabetes e outras doenças, como a hipertensão arterial.
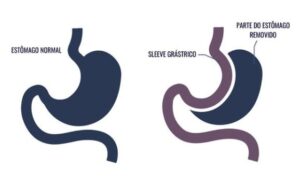 Gastrectomia Vertical (gastrectomia em manga, gastrectomia longitudinal, gastrectomia Sleeve) é um procedimento restritivo que consiste na ressecção (retirada) da grande curvatura do estômago, iniciando a partir de 4 a 6 cm do piloro até o ângulo esofagogástrico, deixando o reservatório novo com formato tubular e alongado de volume em torno de 150 ml. Essa intervenção provoca boa perda de peso, comparável à do bypass gástrico. Além da redução da capacidade do estômago (procedimento restritivo), esta operação causa diminuição do apetite por reduzir a produção de um hormônio chamado grelina pelo estômago e ter também efeitometabólico incretínico. É um procedimento praticado desde o início dos anos 2000, e atualmente um dos procedimentos mais realizados nos maiores centros de obesidade, uma vez que apresenta menos complicações nutricionais no pós-operatório, tem boa eficácia sobre o controle da hipertensão e diabetes leve, controle das alterações do colesterol e triglicerídeos). A avaliação pré-operatória com presença da patologia do refluxo gastroesofágico é uma contra indicação desta técnica. A maior complicação desta técnica é o refluxo gastroesofágico que tem incidência ainda controversa, por isso deve ser indicada com critério.
Gastrectomia Vertical (gastrectomia em manga, gastrectomia longitudinal, gastrectomia Sleeve) é um procedimento restritivo que consiste na ressecção (retirada) da grande curvatura do estômago, iniciando a partir de 4 a 6 cm do piloro até o ângulo esofagogástrico, deixando o reservatório novo com formato tubular e alongado de volume em torno de 150 ml. Essa intervenção provoca boa perda de peso, comparável à do bypass gástrico. Além da redução da capacidade do estômago (procedimento restritivo), esta operação causa diminuição do apetite por reduzir a produção de um hormônio chamado grelina pelo estômago e ter também efeitometabólico incretínico. É um procedimento praticado desde o início dos anos 2000, e atualmente um dos procedimentos mais realizados nos maiores centros de obesidade, uma vez que apresenta menos complicações nutricionais no pós-operatório, tem boa eficácia sobre o controle da hipertensão e diabetes leve, controle das alterações do colesterol e triglicerídeos). A avaliação pré-operatória com presença da patologia do refluxo gastroesofágico é uma contra indicação desta técnica. A maior complicação desta técnica é o refluxo gastroesofágico que tem incidência ainda controversa, por isso deve ser indicada com critério.
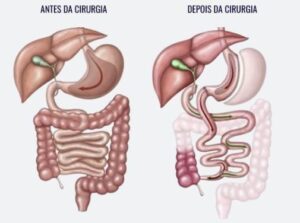
- GASTRECTOMIA COM DESVIO DUODENAL (Duodenal Switch)
São procedimentos predominantemente disabsortivos, que retiram uma parte do estômago (gastrectomia vertical com maior capacidade gástrica, 250 ml), com exclusão da passagem do alimento pelo duodeno com desviando para porções inferiores do intestino (Íleo). A quantidade de alimentos que a pessoa pode ingerir é um pouco reduzida, assim como a absorção de macro e micro nutrientes, vitaminas e outros elementos. É considerada hoje como a mais efetiva cirurgia para o controle da diabetes mellitus e adequada e douradora perda de peso em quase todos os pacientes. Porém, é realizada em menos de 5% dos casos. Isto devido as muitas complicações nutricionais e metabólicas como deficiência de vitaminas e minerais, menor absorção das proteínas, ferro e cálcio. Há um aumento do número de evacuações e eliminação das fezes e gases muito fétidos (mal cheirosos). Devemos salientar que existem no momento vários estudos para modificações deste procedimento com a diminuição das complicações nutricionais no pós operatório.
A Técnica de Scopinaro: realizada gastrectomia distal (corte horizontal), sem preservação do piloro (o antro, é removido), colecistectomia e reconstrução em alça longa com anastomose em Y de Roux com um curto canal alimentar de 50 cm praticamente não é mais realizada por manter-se a produção normal do hormônio da fome (grelina).
A técnica do bypass jejuno ileal ( também conhecida no Brasil com técnica de Lazzaroto) é considerada imprópria pelo CFM.
Reconhecido como terapia auxiliar para preparo pré-operatório, trata-se de um procedimento não cirúrgico, realizado por endoscopia para o implante de prótese de silicone, visando diminuir a capacidade gástrica e provocar saciedade. As considerações deste método estão em outro capítulo deste site.
6.TAXA DE SUCESSO DA PERDA DO EXCESSO DE PESO POR TIPO DE CIRURGIA
SLEEVE 60% – 70%
BYPASS GASTRICO 70%-80%
DERIVAÇÃO BILIO PANCREÁTICA (Switch Duodenal) 75% – 90% (difícil controle nutricional)
7.COMPLICAÇÕES E MORTALIDADE
A taxa de mortalidade geral para o procedimento não deve passar hoje de 0,1%, isto pelo grande avanço técnico dos cirurgiões bariátricos e melhora substancial dos materiais utilizados na cirurgia videolaparoscópica. Os cirurgiões filiados da sociedade brasileira de cirurgia bariátrica e metabólica (SBCBM) são considerados um dos melhores do mundo.
A complicação mais temida e maior causa de mortalidade quando acontece, é a deiscência ou fístula de anastomose, tanto do novo estomago com o intestino quanto do intestino no intestino (Y de Roux), por causar infecção grave e septicemia quando não diagnosticada e tratada precocemente.
A complicação considerada mais frequente são os fenômenos tromboembólicos, em torno de 1%, como a embolia pulmonar.
Outras complicações como sangramento nas linhas de grampeamento e obstrução intestinal por hernias internas (não ocorre na gastrectomia vertical – Sleeve) estão entre 1% até 4%.
CIRURGIA METABÓLICA NA OBESIDADE LEVE OU GRAU I (É A CIRURGIA PARA CONTROLE DA DIABETS MELITTUS)
PODE SER REALIZADA COM AUTORIZAÇÃO DO CFM SE PREENCHES TODOS OS CRITÉRIOS ABAIXO
IMC ENTRE 30,0KG/M² E 34,9 KG/M²
IDADE MÍNIMA DE 30 ANOS E MÁXIMA DE 70 ANOS
DIABETES MELITTUS TIPO II COM MENOS DE 10 ANOS DE EVOLUÇÃO
REFRATARIEDADE AO TRATAMENTO CLINICO APÓS ACOMPANHAMENTO COM ENDOCRINOLOGISTA POR NO MÍNIMO 2 ANOS
NÃO POSSUIR CONTRAINDICAÇÃO AO TRATAMENTO CIRÚRGICO PROPOSTO
8. CIRURGIA BARIÁTRICA REVISIONAL
INDICAÇÕES DE REOPERAÇÃO BARIÁTRICA:
1- CIRURGIA PRIMÁRIA COM POUCH GASTRICO GRANDE OU ANATOMOSE GASTROJEJUNAL ACIMA DE 3 CM
2- SLEEVE SUPERDIMENCIONADO (ESTÔMAGO MAIOR QUE O IDEAL)
3- FÍSTULA GASTRO GASTRICA NO BYPASS GASTRICO
4- ANEMIA CRÔNICA DE DIFICIL CONTROLE CLINICO
5- DESNUTRIÇÃO GRAVE (CIRURGIA DUODENAL SWITCH)
6- REFLUXO GASTRO ESOFÁGICO INTRATÁVEL (COM OU SEM BARRET) – MAIS FREQUENTE NO SLEEVE
7- MIGRAÇÃO DO ANEL EM CIRURGIA FOBI-CAPELLA (ANTIGO BYPASS GASTRICO COM USO DE ANEL PEQUENO NO ESTÔMAGO)
8- DIARRÉIA CRÔNICA (PRINCIPALMENTE NO DUODENAL SWITCH)
9- RECUPERAÇÃO DO PESO SEM CAUSA DE FLHA DA TÉCNICA CIRURGICA DEVE TER UMA AVALIAÇÃO COM EQUIPE MULTIDISSIPLINAR MUITO CRITERIOSA POIS A MAIOR CAUSA É COMPORTAMENTAL
A Clínica Giovanardi preenche todos os critérios da excelente prática cirúrgica, de preparo pré-operatória e acompanhamento pós-operatório, com equipe multidisciplinar, com cirurgiões habilitados pela SBCBM e com Área de Atuação conferida pela associação médica brasileira (AMB).
